Existen cuatro puntos de análisis a la hora del diagnostico: la ovulación, producción de esperma, comportamiento de los espermatozoides dentro del aparato reproductor femenino y la anatomía y funcionalidad de este.
Se le considera infértil a una pareja que no ha logrado concebir un embarazo, luego de practicar relaciones sexuales durante 1 año sin utilizar métodos anticonceptivos. Sin embargo, la medicina y sus métodos de investigación han determinado que pueden existir varias causas que impiden el desarrollo normal del proceso en el que un espermatozoide fecunda el ovulo de la mujer.
El origen del problema radica en la sumatoria de la capacidad fértil de los dos participantes de una relación. No obstante, dentro de las causantes se pueden distinguir distintas para el hombre y la mujer, por lo tanto las pruebas de diagnostico varían para cada uno y a partir de éstas, se tomará la decisión acerca del tratamiento más adecuado a seguir, dependiendo también de la edad.
Todo diagnostico se centra en cuatro puntos de análisis: la ovulación, producción de esperma, comportamiento de los espermatozoides dentro del aparato reproductor femenino y la anatomía y funcionalidad de este último.
Métodos de Diagnóstico
Antes de evaluar las condiciones en las que se encuentran los aparatos reproductores de la pareja, se debe efectuar una detallada historia clínica que refleje los métodos anticonceptivos usados anteriormente, la frecuencia y duración de la relación sexual, la utilización de lubricantes, erección y eyaculación en el hombre, trastornos sexuales desarrollados en la adolescencia, operaciones, presencia de enfermedades de transmisión sexual, diabetes, tabaquismo, alcoholismo, haberse efectuado quimioterapia o radioterapia, entre otros antecedentes influyentes.
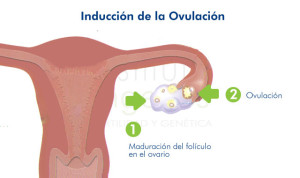
Ovulación: para evaluar este proceso se debe identificar el ciclo menstrual de la mujer. Una vez resuelta su duración y cada una de sus etapas, el medico se encuentra preparado para calcular el perfil hormonal entre los días 3 y 5. En ocasiones se solicitará el nivel de progesterona los días 22 y 23.
Existe un tipo de falla ovárica oculta que puede ser evaluada el día 3 del ciclo menstrual, con el examen de la hormona foliculoestimulante (FSH) que se aplica a la sangre. Si esta se encuentra elevada y el estradiol (hormona esteroide sexual femenina) normal o bajo, o bien al revés, se logra comprobar si existe falla ovárica.
Una Biopsia de Endometrio también puede ser necesaria luego de transcurrir 7 días después del periodo de ovulación. Con los resultados se podrán comprobar los cambios ocurridos por la progesterona emitida por el ovario.
Otros exámenes que comprueban el funcionamiento del aparato reproductor femenino son:
Ecografía transvaginal: tiene como fin comprobar si hay presencia de miomas, distinguir su ubicación, el tamaño y la interacción con los vasos sanguíneos del útero a través de una Ecografía Doppler.
Histerosalpingografía: permite obtener una radiografía del útero y las trompas de Falopio al inyectar una sustancia líquida que genera contraste el interior del cuello uterino. De esta manera se puede confirmar la existencia de alguna malformación en el útero.
Histeroscopía: a través de la vagina y el cuello uterino se puede visualizar el útero. Además ayuda en la extracción de tumores benignos depositados en el endometrio y tejido fibroso depositado en la cavidad uterina.
Estos son complementados por una Laparoscopia, que consiste en la introducción de un tubo óptico por la vagina, permitiendo la observación total del interior de la pelvis.
El hombre puede comprobar sus niveles de infertilidad comenzando por un examen físico que debe detectar cualquier tipo de alteración en los genitales, el pene, los testículos, la próstata, el escroto y lo que hay en su interior.
Para evaluar el comportamiento de los espermatozoides al interior del aparato genital femenino se puede realizar una prueba postcoital o Test de Sims-Huhner, el cual evalúa la capacidad de éstos para situarse en el canal cervical, que une al útero y la vagina, e interactuar de manera positiva con el moco.
El examen consiste en extraer una parte del moco cervical durante la etapa pre-ovulatoria y después de 5 a 15 horas pasadas después de la relación sexual. Así se analizarán sus características físicas y el nivel de espermatozoides presentes. Un resultado normal es aquel que permite ver abundancia de espermatozoides que se mueven a gran velocidad.
El resultado alterado indica la presencia de algún tipo de infección, anticuerpos antiespermáticos en el hombre o la mujer, anomalías en el semen o el moco cervical.
La producción de esperma se mide a través del espermograma, catalogado como el mejor estudio para realizar este tipo de evaluación. Consiste en obtener una prueba a través de la masturbación en el hombre, pasados 2 a 5 días luego de un periodo de abstinencia sexual. Se mide el volumen, cantidad de espermatozoides, anatomía y desplazamiento.
Un resultado normal es aquel que produce más de 20 millones de espermatozoides por miligramo, con un desplazamiento del 50% y un 30% de ellos cumpliendo con sus características físicas normales. Los resultados de un espermograma son el pie inicial para luego realizar exámenes genéticos, ecografía Doppler, dosajes hormonales y cultivos, entre otros.
Importante es tener en cuenta que el hombre puede presentar variaciones en su esperma, así que no debe realizarse sólo un intento. Además, la cantidad y movimiento de espermatozoides pueden resultar afectados con enfermedades presentadas en los últimos 3 meses, ya que este es el periodo que demoran en gestarse.
En caso de presentar ausencia total de espermatozoides y tamaño normal en los testículos, se procederá a realizar una biopsia testicular para identificar si los conductos de salida se encuentran atrofiados o existe un problema al momento de la producción de espermatozoides.